Hépatotoxicité
Définition
L'hépatotoxicité, conduisant à une maladie hépatique toxique induite par les médicaments ou composés actifs de plantes médicinales, implique des dommages, fonctionnels ou anatomiques, du foie induits par l'ingestion de composés chimiques ou composés organiques hépatotoxiques.
L'hépatotoxicité du foie :
Les symptômes d'hépatotoxicité peuvent inclure des éruptions cutanées, des douleurs à l'estomac, des nausées et des vomissements, de la fatigue, une urine de couleur foncée, des selles de couleur claire, une jaunisse (jaunissement de la peau et des yeux), une perte d'appétit et de la fièvre.
Explications
L'hépatotoxicité est définie comme une lésion du foie ou une altération de la fonction hépatique causée par l'exposition à des xénobiotiques tels que des médicaments, des additifs alimentaires, de l'alcool, des solvants chlorés, des acides gras peroxydés, des toxines fongiques, des isotopes radioactifs, des substances toxiques environnementales et même certaines plantes médicinales.
Le foie a la capacité de se guérir en remplaçant les cellules hépatiques endommagées. Cela peut prendre plusieurs semaines ou mois avant qu'une amélioration ne soit constatée. De nombreux patients se rétablissent complètement.
Voir aussi la phytotoxicité, l'écotoxicité, la cytotoxicité.
Qu'est-ce qu'une hépatotoxicité ?
Le foie est particulièrement exposé à la toxicité en raison de sa fonction dans la biotransformation, le métabolisme et l'élimination des agents potentiellement toxiques. Certains médicaments, lorsqu'ils sont pris à fortes doses ou pendant une longue période, provoquent des lésions cellulaires, bien que l'hépatotoxicité soit généralement indépendante de la concentration du médicament, c'est-à-dire que certains médicaments peuvent endommager le foie même à doses thérapeutiques.
L'hépatotoxicité peut être causée par des éléments naturels (comme Ajuga reptans, pourtant une bonne plante officinale), des remèdes maison ou industriels, entre autres. Tout produit qui cause des dommages au foie est connu sous le nom d'hépatotoxine (toxine du foie).
Il y a plus de 900 médicaments qui ont été impliqués dans des dommages au foie et est la raison la plus fréquente de retirer un médicament du marché. De nombreux éléments chimiques provoquent des lésions infracliniques, c'est-à-dire qui ne se manifestent par aucune symptomatologie et ne présentent que des résultats anormaux des enzymes hépatiques. L'hépatotoxicité est responsable de 5 % de toutes les admissions à l'hôpital et de 50 % de toutes les causes d'insuffisance hépatique aiguë.
Métabolisme des médicaments hépatiques
Le corps humain identifie presque tous les médicaments comme des agents étrangers, c'est-à-dire des xénobiotiques, et les soumet à un grand nombre de processus chimiques et métaboliques pour les éliminer facilement. Ceci implique des transformations chimiques pour réduire sa liposolubilité et modifier son activité biologique.
Bien que presque tous les tissus du corps aient, dans une certaine mesure, la capacité de métaboliser ces produits chimiques, le réticulum endoplasmique du foie est, par excellence, le principal site de purification des produits chimiques endogènes (cholestérol, stéroïdes, acides, acides gras et protéines) ainsi qu'exogènes comme les médicaments (sous diverses formes).
Le rôle central du foie dans la purification et la transformation des substances chimiques en fait un organe très sensible aux intoxications.
Mécanisme des dommages au foie
De nombreux médicaments sont retirés du marché en raison d'une découverte tardive de l'hépatotoxicité. En raison de son métabolisme particulier et de sa relation étroite avec le tractus gastro-intestinal, le foie est extrêmement sensible aux agressions toxiques.
Environ 75 % du sang qui atteint le foie provient directement des organes gastro-intestinaux et de la rate à travers la veine porte, ce qui amène les médicaments et les xénobiotiques sous une forme concentrée. Il existe plusieurs mécanismes responsables de l'induction de lésions hépatiques ou d'aggraver un processus nocif.
De nombreux composés endommagent les mitochondries, un organite intracellulaire qui produit de l'énergie. Son dysfonctionnement libère une quantité excessive d'oxydants qui, à son tour, endommagent les cellules hépatiques. L'activation de certaines enzymes dans le système du cytochrome P450, comme le CYP2E1, entraîne également un stress oxydatif. Les lésions aux hépatocytes et aux cellules des voies biliaires produisent une accumulation de bile dans le foie. Cela favorise l'apparition de lésions hépatiques supplémentaires.
Les cellules qui n'appartiennent pas au parenchyme hépatique, telles que les cellules de Kupffer, les cellules de stockage de graisse ou les cellules de Ito (cellules stellaires, adipocytes hépatiques), et les leucocytes peuvent jouer un rôle dans ces mécanismes toxiques.
Réaction indésirable aux médicaments
Il existe deux types de réactions indésirables aux médicaments, celles de type A, qui sont pharmacologiques ou intrinsèques et celles de type B, qui sont idiosyncratiques. Ceux du type A reflètent 80 % de toutes les toxicités.
Les médicaments ou les toxines qui présentent une hépatotoxicité intrinsèque (type A) sont ceux qui ont des courbes dose-réponse prévisibles - donc à une concentration plus élevée du médicament, plus les dommages au foie - et ont des mécanismes de toxicité bien caractérisés tels que les dommages directement au tissu hépatique ou en bloquant un processus métabolique.
Comme dans le cas des surdoses d'acétaminophène, une atteinte hépatique devrait survenir peu de temps après avoir atteint un seuil de toxicité.
Les réactions idiosyncratiques d'un médicament (type B) causent des dommages sans avertissement, c'est-à-dire lorsque l'agent provoque une hépatotoxicité inattendue chez les individus sensibles et qui n'est pas liée à la dose et a une période de latence variable. Ce type de dommage n'a pas de courbe de dose et de réponse claire ou de relation temporelle et, dans la plupart des cas, ne suit pas de modèles prévisibles.
L'hépatotoxicité idiosyncratique a produit le retrait de plusieurs médicaments du marché, même après une étude clinique rigoureuse dans le cadre du processus d'approbation et de brevet. Deux exemples classiques de ce phénomène se sont produits avec les médicaments troglitazone et trovafloxacine.
Traitement et pronostic
Dans la plupart des cas, la fonction hépatique reviendra à la normale si le médicament est arrêté tôt. Cependant, certaines hépatotoxicités, telles que l'intoxication à l'acétaminophène, peuvent être mortelles. Dans presque tous les cas, une thérapie de soutien pour l'individu sera nécessaire comme mesure de base. En cas d'insuffisance hépatique fulminante due à une hépatotoxicité médicamenteuse, une greffe du foie sera nécessaire.
Dans le passé, les glucocorticoïdes et d'autres médicaments ont été utilisés pour traiter les affections allergiques, mais il n'y a pas de preuves suffisantes pour prouver leur efficacité.
Une augmentation des taux de bilirubine dans le sang supérieure au double de sa valeur normale associée à une augmentation des taux de transaminases est un signe inquiétant. Cela indique une hépatotoxicité sévère et tend à entraîner la mort chez 10 à 15 % des patients, en particulier si l'administration du médicament en question n'est pas arrêtée.
La raison est que des dommages importants au foie sont nécessaires pour provoquer une insuffisance de l'excrétion de la bilirubine, donc des dommages mineurs au foie - comme dans le cas du syndrome de Gilbert ou en l'absence de une obstruction biliaire - ne conduit pas à la jaunisse. D'autres prédicteurs d'un mauvais pronostic incluent l'âge du patient, le sexe féminin, et des valeurs AST élevées.
Diagnostic
Le diagnostic de l'hépatotoxicité est l'un des plus grands défis dans la pratique clinique en raison de l'absence de marqueurs fiables de lésions hépatiques spécifiques par des médicaments. Il y a beaucoup d'autres maladies avec des conditions cliniques et pathologiques très semblables. Pour diagnostiquer une hépatotoxicité, une relation causale doit être établie entre la toxine ou le médicament et les lésions hépatiques subséquentes, bien que cela puisse être très difficile, surtout si une réaction idiosyncratique est soupçonnée.
L'utilisation simultanée de plusieurs médicaments ajoute à la complexité de la tâche diagnostique. Comme pour la toxicité de l'acétaminophène, une hépatotoxicité pharmacologiquement dépendante a été établie en fonction de la dose, ce qui facilite le diagnostic.
Plusieurs échelles ont été conçues et proposées pour établir une relation causale entre le médicament offensif et les signes de lésions hépatiques. En pratique clinique, les professionnels de santé mettent davantage l'accent sur la présence ou l'absence de similitudes entre le profil biochimique du patient et le profil biochimique classique ou attendu de la toxicité suspectée.
Synonymes, antonymes
Voir tous les synonymes pour "hépatotoxicité".0 synonyme (sens proche) pour "hépatotoxicité".
0 antonyme (sens contraire).
Les mots ou les expressions apparentés à HÉPATOTOXICITÉ sont des termes qui sont directement liés les uns aux autres par leur signification, générale ou spécifique.
Le mot HEPATOTOXICITE est dans la page 1 des mots en H du lexique du dictionnaire.
Mots en H à proximité
hépatite hépatite A hépatocyte hépatologie hépatopancréas hépatotoxicitéhépatotoxique hépatotrope herbacée herbe à ail herbe médicinale
En rapport avec "hépatotoxicité"
Ce qui est hépatotoxique est toxique pour le système hépatique, a le pouvoir de provoquer des dommages au foie.
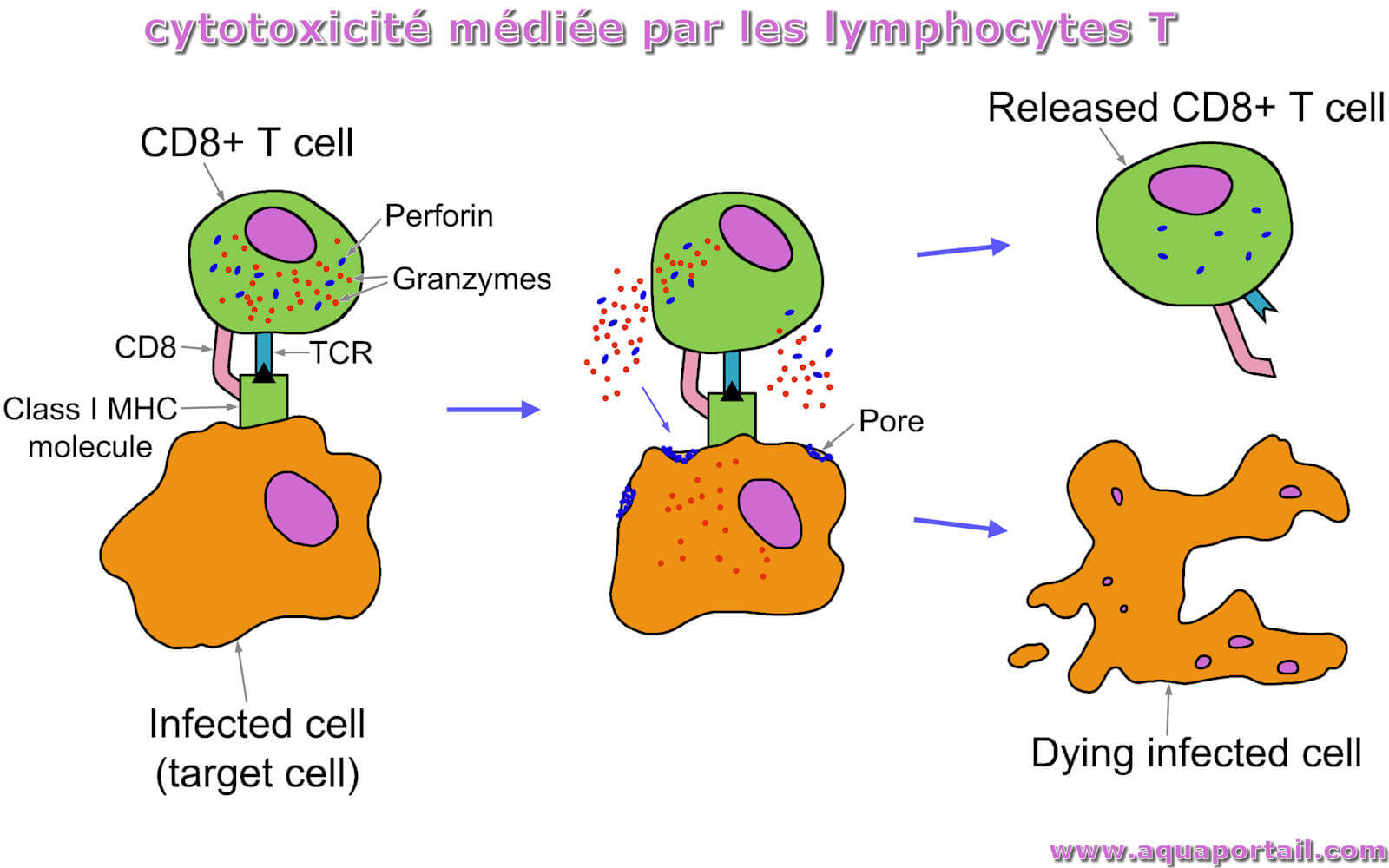
La cytotoxicité est la qualité de certaines cellules à être toxiques envers d'autres qui sont altérées.

L'écotoxicité est la toxicité d'une substance pour le milieu vivant (biologique et écologique), incluant les effets anthropogéniques.

La phytotoxicité est tout effet négatif sur les plantes résultant de substances appelées phytotoxines ou de conditions environnementales défavorables.
